No.352 問題点が大きい睡眠時無呼吸症候群とCOPDの重複
- 3月30日
- 読了時間: 9分
2026年3月30日
一つの病気の経過中に他の病気が重なってくる状態は合併症と呼ばれています。一般に慢性に経過する病気で怖いのは、連鎖となり、それぞれが悪化していき、治療によっても乗り越えられないことが多くなることが問題です。加えて加齢変化、それに伴う臓器の機能低下、という避けられない要素が加わっていきます。
合併症が多くなれば、投薬の種類が多くなることも避けられない問題点です。薬どうしの相互関係に関するデータは十分でなく、3種類以上の服薬では相互作用が読み切れない、というデータもあります。しかし、多くの慢性疾患は継続治療が必要であり、現在と将来の危険度を見据えて処方内容を考えていく工夫が必要となります。
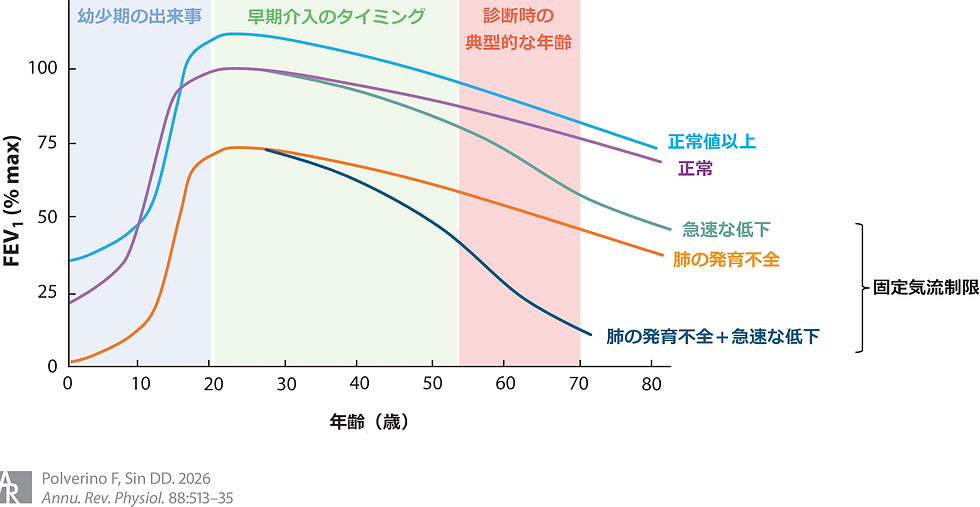
息切れや咳、痰の症状からCOPDは気管支喘息と並び比較され、また両者が共存している患者さんを多く診てきました。COPDは気管支喘息とは異なり、多臓器にわたる病変の共存が特徴の一つです。COPDでは、合併症とは呼ばず、併存症と呼ばれる理由がここにあります。COPDの治療対策、考え方で参考にすべき点です。COPDの併存症の考え方が10年以上前に提言されています(図)。左側の図では中心に「COPD」があるという考え方は、右側の図では中心は「加齢(Aging)」に変更されています。Aguistiは、このような考え方の変遷をコペルニクス的転換と呼びました。従来の考え方を大きく変えるものでした。COPDに伴う合併症の考え方の原型となった考え方です。

COPD中心説(左側)から加齢(Aging)中心説への考え方の推移を示す。
近年、COPD患者の睡眠に関する研究はますます注目を集めているものの、夜間の症状と、それが日中の生活や機能能力に及ぼす影響との関係は依然として不明確です。
ここで紹介する論文は、COPDと閉塞性睡眠時無呼吸症候群(OSA)の併存、合併が多いことを報告した論文です[1]。日常の臨床現場では、多い組み合わせであり、同様の趣旨の論文はすでに発表されていますが、改めて論文[1]を読むと納得させられる点が多いことに気づきました。
Q. COPDの筋力低下とは?
・慢性閉塞性肺疾患(COPD)は、進行性の気流制限を特徴とする呼吸器疾患であり、しばしば異常な肺および全身の炎症反応を伴う。
・COPDの進行と重症化は、罹患率、死亡率、および医療費を増加させる。
・骨格筋の機能障害は、COPDの最も重要な肺外症状の1つであり、患者の生活の質に悪影響を及ぼす
➡この機能障害は、筋肉量、筋力、および筋力の喪失、ならびに酸化筋線維の減少、毛細血管の希薄化、およびミトコンドリア機能障害を特徴とする。
Q. COPDの睡眠中の低酸素血症による障害とは?
・COPDはしばしば複数の疾患を併発するが、睡眠呼吸障害は疾患関連の併存疾患をさらに悪化させる。
・健康な人では、睡眠中に酸素飽和度が著しく低下することなく換気量が最大40%低下することがある。
➡しかし、COPD患者では睡眠中の低換気がより顕著になり、より重度の低酸素症につながる可能性がある。
・COPD患者における睡眠の質の低下は、慢性疲労、日中の眠気、機能能力および生活の質の全体的な低下の主な要因である。
・睡眠呼吸異常は特にCOPDと閉塞性睡眠時無呼吸症候群を併発している患者では、オーバーラップ症候群と呼ばれ、より重篤である。
➡これらの患者は、COPD単独の患者と比較すると夜間の低酸素血症がより顕著で、肺高血圧症を発症する可能性が高く、死亡リスクが高くなる。
Q. COPDに伴う低酸素のリスクとは?
・COPDに伴う低酸素症、特に睡眠中の低酸素症は、慢性全身性炎症および酸化ストレスの増強を介して骨格筋機能障害に寄与する可能性がある。これは、脂質、タンパク質、DNAへの損傷を媒介し、炎症カスケードを活性化する活性酸素種の産生増加により、筋収縮性を低下させる。
・低酸素血症は、低酸素誘導遺伝子の過剰発現を介して、タンパク質合成と筋肉量の維持を担うAKt/mTOR経路の調節を阻害することにより、筋肉機能に直接影響を与える可能性があり、筋肉量の減少と機能障害につながる。
・COPDと閉塞性睡眠時無呼吸症候群(OSA)を併発している患者では、オーバーラップ症候群と呼ばれる。これらの患者は、COPD単独の患者と比較して、夜間の低酸素血症がより顕著で、肺高血圧症を発症する可能性が高く、死亡リスクも高くなる。
Q. 本論文の要旨は?
研究の目的:
・COPD患者の睡眠に関する研究はますます注目を集めているが、夜間の症状と、それが日中の筋肉の質や機能能力に及ぼす影響との関係は不明確である。
➡本研究では、睡眠障害とCOPDに焦点をあてている。
研究実施の場所:
・ブラジル、サンパウロのサンカルロス連邦大学呼吸器内科の研究グループ。
患者の選択基準:
・COPDの国際的なガイドラインGOLDに従って、臨床的およびスパイロメトリーによるCOPDの診断が確定した50歳以上の男女の成人が対象。
・自宅での終夜睡眠ポリグラフ検査後、参加者はCOPD群(AHI<5/時)またはCOPD‑OSAS群(AHI>5/時)に割り付けられた。
少なくとも3か月間、呼吸器症状の悪化、入院、または急性感染症がなく、臨床的に安定していることが条件。さらに、歩行および握力テストの実施を妨げるような重度の骨関節または神経学的制限がなく、介助なしで歩行し、各種の機能テストを実行できる人のみを対象とした。
研究方法:
・自宅での3日間連日の終夜睡眠ポリグラフ、肺機能検査、握力、体重、体格指数、InbodyRによる骨格筋量(四肢)、脂肪量、体脂肪率筋肉組成を含む厳密な身体計測。6分間平地歩行テスト。
・合計187名が特定された。電話によるスクリーニングの結果、143名が除外され、最終的に44名が研究に参加した。
研究結果:
・OSAが重複しているグループでは、男性参加者の割合が有意に高かった。
OSAの有無で層別化すると、COPD‑OSAS患者では酸素飽和度が90%未満の睡眠時間の割合が高かった(p=0.02)。
・COPD‑OSA群では、握力の低下(p=0.03)があり、この群ではサルコペニアと分類された割合が高く(p=0.01)、末梢筋機能の障害を反映していた。
6分間平地歩行テストの歩行距離は、COPD‑OSASを併発している参加者で有意に短く(p=0.04)、この表現型の機能的制限を裏付けた。
一方、安静時、最大運動時、および回復期に評価された血行動態変数は、グループ間で統計的に有意な差を示さなかった。
1)6MWTとAHIの間に中程度の負の相関(r=−0.41、p=0.006)
注)AHI = (一晩の無呼吸の総回数 + 一晩の低呼吸の総回数) ÷ 総睡眠時間 (時間)。
2)6MWTとODIの間に中程度の負の相関(r=−0.41、p=0.006)
注)ODI(酸素飽和度低下指数)
3)握力とAHIの間に弱い負の相関(r=−0.29、p=0.06)
4)握力とODIの間に弱い負の相関(r=−0.30、p=0.05)
5)AHIと筋質の間に中程度の負の相関(r=−0.63、p=<0.0001)
6)ODIと筋質の間に中程度の負の相関(r=−0.68、p=<0.0001)
7)最終的な多変量モデルでは、 ODIは筋質の独立した負の予測因子として残った(β= −0.025、p=0.003)。
8)性別も筋質と有意に関連しており(β= −0.20、p=0.02)、参照カテゴリーとして用いられた男性と比較して、女性の筋質が低い。
9)AHIの係数は、筋質との二変量相関が負であるにもかかわらず、正の値を示した(β=0.008、p=0.03)。
図 COPD群とCOPD+OSA群間で比較した筋肉量の比較。

図説明:COPD+OSA群は、COPD群よりも有意に筋肉量が少ない。
➡COPD患者における筋機能および機能障害の追加的な決定因子としてのOSAの役割が大きい。
睡眠の質が昼間の行動にも影響を及ぼしていることは、日常の生活でも明らかです。しかし、重症のOSAで実施されているCPAP療法の効果的な継続率は依然として低値に留まっています。医療費の高額化が指摘される中で、有効な継続率をいかに高めていくか、医療者と患者さんの双方に問われている重要な問題点と考えられます。
重症のCOPDは労作時の息切れが特徴的な症状です。すなわち、日中の行動、活動を著しく制限させることが問題です。ここで取り上げた論文は、COPDにおける夜間睡眠中の低酸素血症が少なくとも四肢の筋肉量と機能に深く関係していることを示した論文です。多くのOSAに関連する論文では、研究対象の患者数がかなり膨大であることが特徴ですが本論文では、少数例の解析で仮説を証明するに至っています。日常生活のQOLを低下させないために呼吸リハビリテーションは極めて重要な治療の一環です。私は、重症COPDの在宅酸素療法の患者さんでは、「包括的呼吸リハビリテーション」が有効であることを提唱してきました(1995年)。本論文では、早期に相当するCOPDの患者さんであってもOSAの併存が多く、OSAがCOPDの生活全般を改善させるために治療の中に組み込むべきことを指摘しています。さらに踏み込んで考えれば、COPDの夜間の低酸素血症の対策は昼間の運動療法と並び重要であることが示唆されます。
米国のさまざまな方針の転換は、政治だけでなく、医療の分野でも大きな影響を与えてきました。第119回議会(2025-2026年)で審議された H.R.2902 - 2025年、SOAR法案は、メディケアの下で補助酸素および関連サービスの支払いおよび提供に関して一定の要件を定めています。この法案は酸素および関連機器、供給品、サービスのインフレ率に連動した別個の支払いをメディケア(競争的取得プログラムではなく)で行うことを規定しています。また、メディケアの下で呼吸療法士が提供するサービスも特にカバーし、これらのサービスに対する追加の支払い調整も規定しています。従来、米国の在宅酸素療法の導入ではわが国では医師の指示下で処方箋を発行するのに対し、米国では医師だけでなく呼吸療法士に大きな役割、権限が与えられてきました。先の法案ではメディケア・メディケイドサービスセンターに対し、酸素および関連機器、用品、サービスの処方時に提供者が使用できる電子テンプレートを作成することを義務付けています。これらの品目やサービスを受ける受益者に対して、供給先を選択する権利や、明確なコミュニケーションを受け取り、提供されたサービスについての情報を得る権利など、特定の権利を確立することになっています。現在、わが国の在宅酸素療法は英米で試験的に開始されたことに始まり、基準もこれに準じています。SOAR法案が、わが国で実施されているHOTにどのような影響を与える可能性があるのか、米国の動向から目が離せません。
米国のHOTは酸素供給機器の買い取り方式ですが、わが国では健康保険下でのレンタルシステムであり、在宅医療の一つと位置付けられています。将来の高齢社会を見据えた医療政策の一つです。しかし、欧米でも問題点とされていますが、現在の導入基準は、重症COPDに伴う慢性呼吸不全を対象にスタートしました。間質性肺炎による慢性呼吸不全と同じ基準となっています。新型コロナウィルス感染症のパンデミック以降、間質性肺炎が多くなってきた、とする論文も散見されます。在宅酸素療法の導入基準が現行のままで継続されるべきか、あるいは実態に即して更新されるべきか、今後の議論の動向を見守りたいと思います。
参考文献:
1.Camargo1, PF. et al.
Impact of obstructive sleep apnea on functional performance and muscle quality of patients with COPD. Scientific Reports (2026) 16:2277
https://doi.org/10.1038/s41598-025-32126-3
※無断転載禁止
.png)